


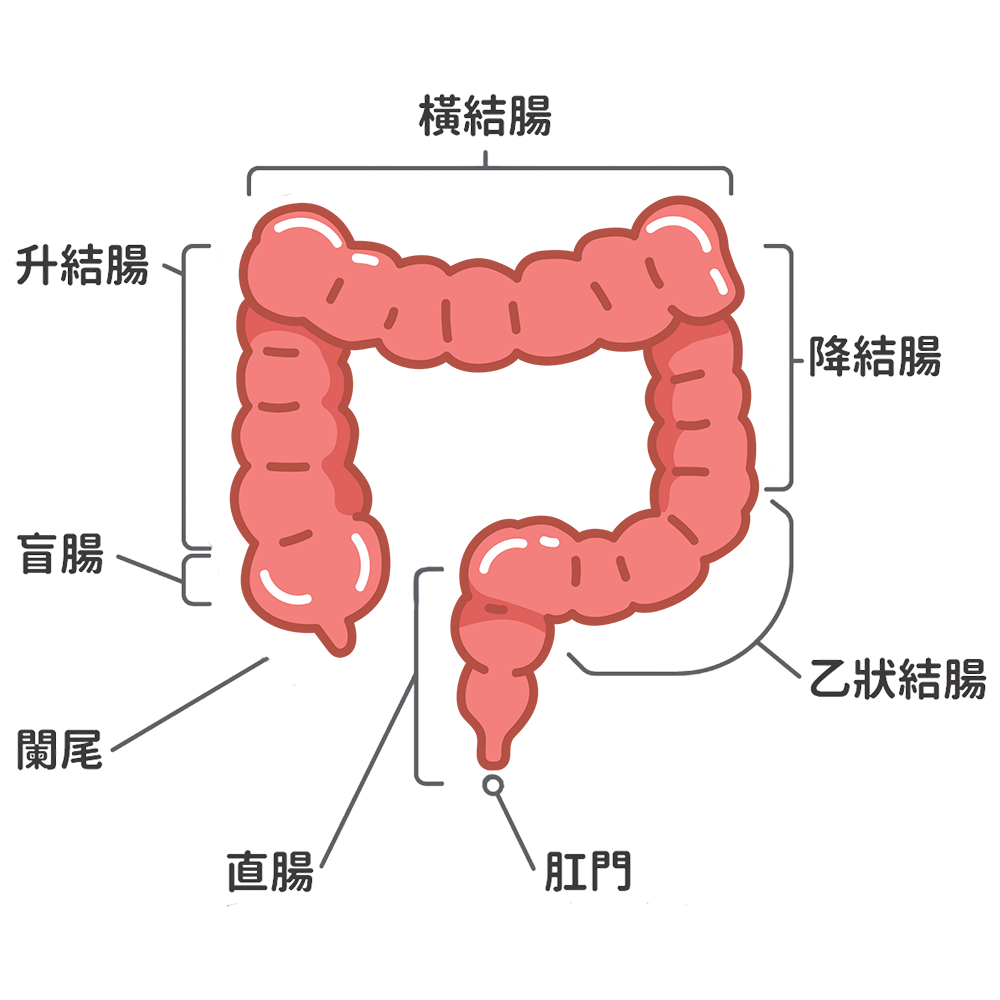







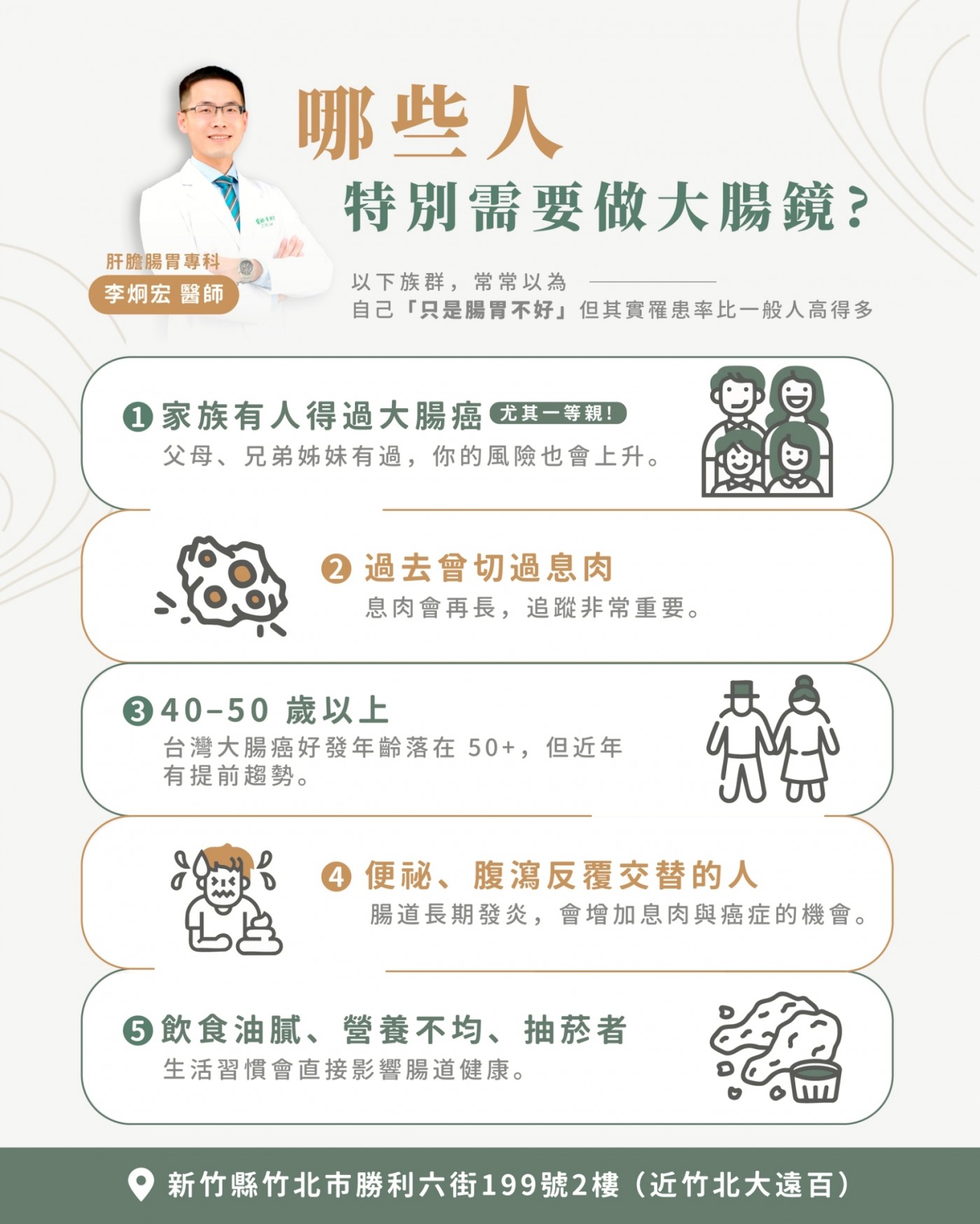




首次須安排門診,由醫師評估身體狀況與用藥,確認適合檢查並預約日期。

看診後將領取瀉藥與清腸液,並附有詳細飲食與服藥說明,務必依指示執行。

檢查前兩日開始低渣飲食,前一日晚餐後禁食固體食物,並依照指示分階段服用清腸藥物。

醫師將確認您的清腸準備與用藥狀況,確保檢查安全,並說明注意事項。

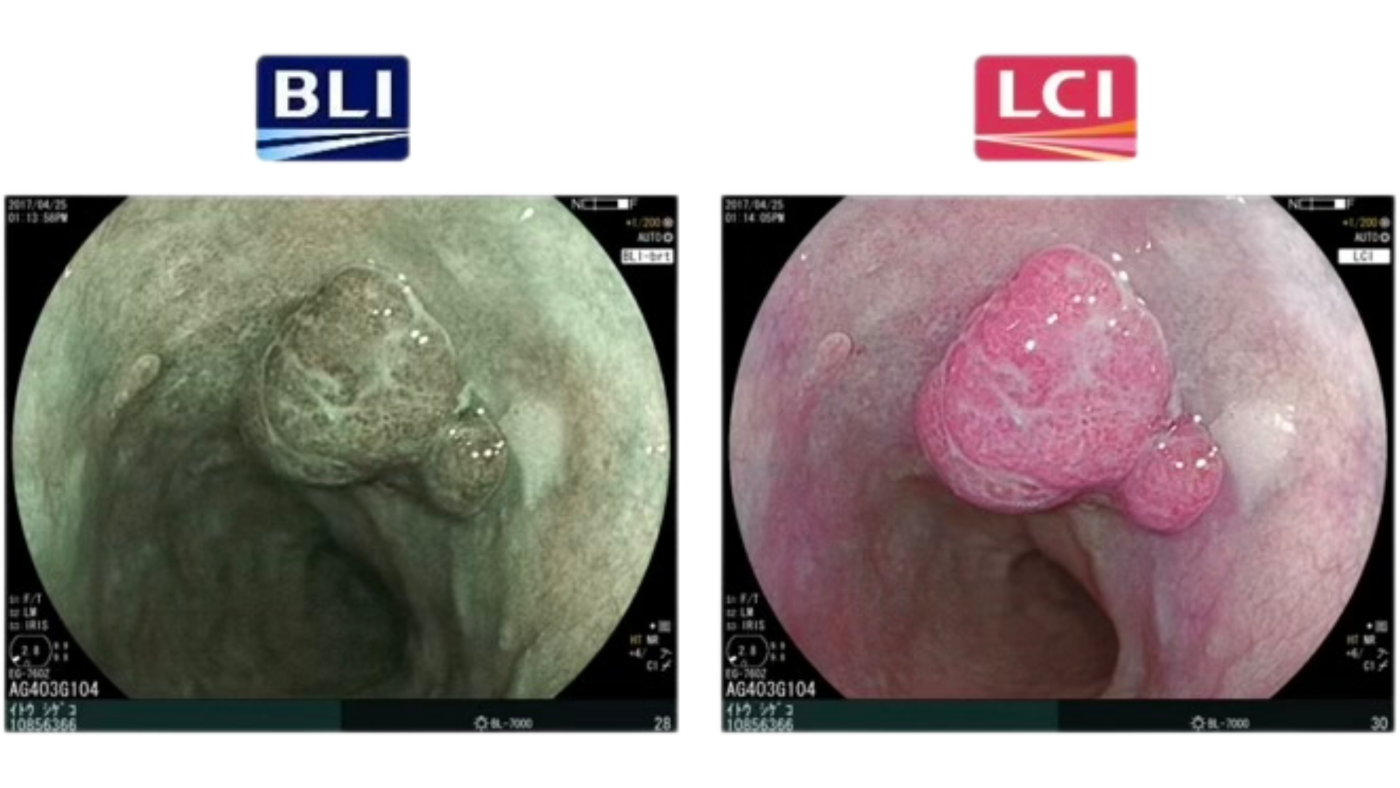
麻醉醫師施打舒眠藥物,讓您在放鬆、無痛、無記憶的狀態下完成檢查。醫師操作內視鏡觀察整段大腸與直腸黏膜,若發現瘜肉、潰瘍、發炎或癌前病變,可同步進行切除、止血或切片。

檢查後安排短暫休息,當天可能出現腹脹或排氣感,屬正常反應。建議採清淡飲食,避免自行開車或操作機械。

無痛腸鏡常見問題Q&A